肝硬化(专业版)
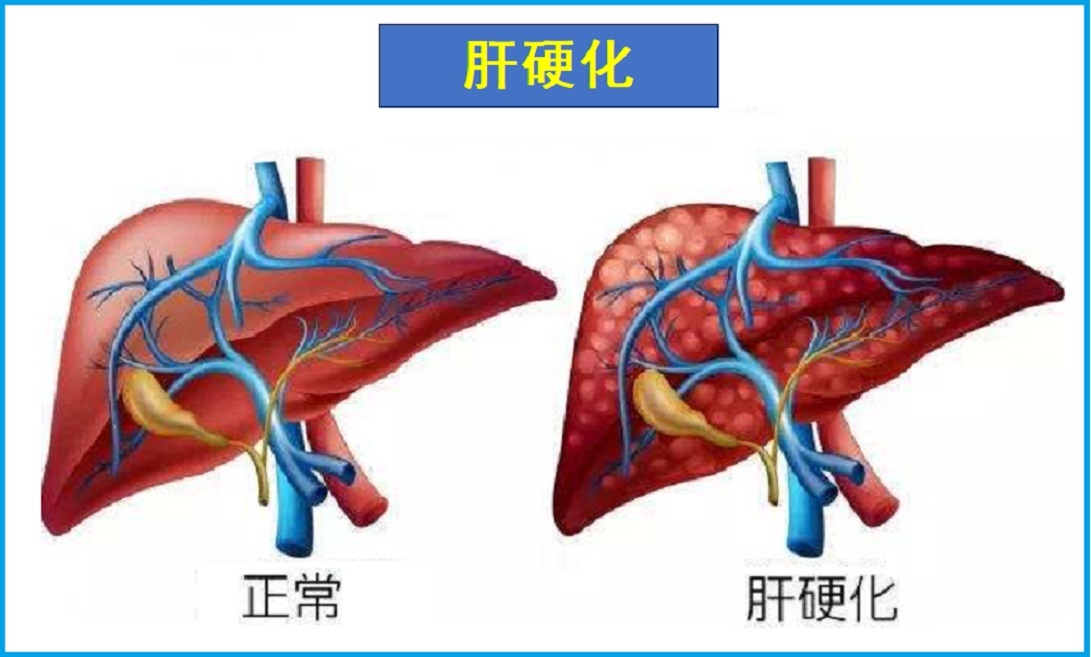
肝硬化是一种肝脏受到永久性损伤的疾病。肝细胞纤维化、肝组织被瘢痕所取代,导致肝脏不能正常发挥作用,包括解毒、净化血液、代谢和生物转化等。
定义
肝硬化是一种肝脏受到永久性损伤的疾病。肝细胞纤维化、肝组织被瘢痕所取代,导致肝脏不能正常发挥作用,包括解毒、净化血液、代谢和生物转化等。因此,肝硬化可对身体健康造成严重威胁。肝硬化也是各种慢性肝病发展的终末期阶段。病因
肝硬化的主要原因是慢性病毒性肝炎如乙肝和丙肝,其次为酒精性肝病以及非酒精性脂肪肝等。其他可引起肝硬化的原因包括如下:
- 自身免疫性肝炎
- 一些慢性病,如:糖尿病、肥胖、冠心病、高甘油三酯等
- 心脏衰竭,导致血液回流肝脏
- 遗传性疾病,如糖原贮积病,血色素沉着症或囊性纤维化
- 遗传缺陷,如半乳糖血症、果糖不耐受、Wilson病和酪氨酸血症等
- 胆管阻塞,如胰腺炎、先天性缺陷、胆囊手术等
- 某些药物和毒素,如砷、异烟肼、氨甲喋呤和过量的维生素A等
- 感染,如血吸虫病,布氏杆菌病、包虫病和梅毒等
风险因素
可能增加肝硬化的风险因素,包括如下:- 酒精滥用
- 超重、肥胖
- 摄入过多的铁
- 肝炎
- 控制不佳的糖尿病
- 使用的药物存在肝毒性
症状
肝硬化通常不会在早期引起症状。当肝脏开始衰竭,症状才逐渐出现,因为疤痕组织逐渐取代正常的肝细胞。症状的严重程度取决于肝脏损伤的状况。肝硬化可能导致:
- 疲劳、虚弱
- 食欲不振,恶心
- 体重下降
- 腹部肿胀,疼痛
- 皮肤显现紫红色、薄和蜘蛛状的血管
- 女性月经问题
- 男性勃起功能障碍
- 男性乳房增大
- 皮肤和眼白发黄,黄疸病
- 深色尿
- 腿部和腹部肿胀
- 失去体毛
- 易出血和挫伤
- 吐血
- 神经问题,如健忘、思维混乱、嗜睡、躁动或震颤等
并发症
肝硬化的并发症可能包括如下:- 腹部积水,肝腹水
- 心律失常
- 营养不良症
- 消化道疾病,如腹腔感染、 溃疡,或胆结石
- 食管、胃部静脉曲张、出血
- 胰岛素抵抗
- 门静脉高压
- 低血糖
- 脾肿大
- 肝性脑病,或肝昏迷
- 肝癌
疗法
肝硬化无法治愈。治疗目标是控制病情恶化,包括如下:- 控制原因
- 治疗潜在的疾病影响
- 防止额外的伤害
- 治疗症状和并发症
- 肝癌筛查
调整饮食和生活方式
- 健康、均衡饮食,包括水果、蔬菜和全谷类食物
- 限制饮酒或不饮酒
- 经常锻炼、改善体质
- 良好休息、 睡眠充足
- 缓解精神压力
营养与草本综合干预
以下是基于循证医学和循证营养学有关文献综合的结果。
有助于防控肝硬化的营养和草本补充剂,主要包括如下:
1.水飞蓟:
乳蓟及其主要类黄酮混合物水飞蓟素在实验室、啮齿动物和人类环境中对几种类型的肝损伤(包括化学损伤、病毒损伤、炎症损伤和中毒损伤)表现出显著的护肝和抗氧化作用1-3。研究人员已经对肝硬化之前的一些慢性肝病进行了调查,包括病毒性肝炎4、酒精性肝病5,6和脂肪肝病(NAFLD)7。对肝硬化患者的研究显示出不同的结果。
在一项针对酒精性和非酒精性肝硬化患者的研究中,服用水飞蓟素(140mg,每日三次)的患者的4年生存率高于对照受试者(分别为58%和39%)6。然而,一项类似的研究未能显示每天服用450mg水飞蓟素的患者在6年时有任何生存益处。值得注意的是,该研究中的所有患者都患有酒精性肝硬化,在研究过程中,许多患者的酒精摄入量显著减少,这可能掩盖了水飞蓟素的任何影响8。在酒精性肝硬化患者中,水飞蓟素降低了氧化损伤的标志物,改善了抗氧化状态9。
2.支链氨基酸:
支链氨基酸(BCAAs)是营养必需氨基酸,不会在肝脏代谢为能量,它们被骨骼肌吸收,在那里它们有多种用途。BCAAs的分解产物可用于产生谷氨酸,谷氨酸可清除骨骼肌中的有毒氨并将其转化为谷氨酰胺10,11。
一项对使用BCAAs治疗肝性脑病症状的8项试验(382名肝硬化患者)的系统综述表明,在减少轻度和显性脑病患者的疾病表现方面有明显的益处12。这种作用与肝硬化的原因(酒精或病毒)无关,平均剂量为0.25g/kg/天。其他作者认为,BCAAs作用完全是其亮氨酸含量的结果,尽管其最终可能被证明对肝硬化患者有营养益处,包括肝细胞再生,它们对肝性脑病无效11。
3.维生素D:
大约66%的中重度肝硬化患者和96%的等待肝移植的患者缺乏维生素D。在患有慢性肝病的个体中,骨质疏松性骨折的发生率大约是年龄匹配的对照组的2倍。出于这些原因,建议肝硬化和低骨密度患者补充钙和维生素D13。在一项针对324多名酒精性肝病受试者的研究中,与对照组相比,严重的维生素D缺乏与较高的肝酶、肝静脉压梯度增加以及较差的MELD和Child-Pugh评分显著相关。进一步的分析表明,维生素D含量低与肝硬化和一年后的死亡率有关14。
一项对肝脏门诊的慢性肝病患者的分析发现,维生素D缺乏可预测更差的Child-Pugh和MELD评分,并可能预测慢性肝衰竭患者的失代偿和死亡率15。一项针对医院肝病科88名住院患者的研究显示,肝硬化患者维生素D水平低与细菌感染独立相关;另一项类似的研究发现,低维生素D与严重肝病患者死亡率增加有关16,17。一项使用特殊形式的维生素D和一种新型化疗剂的实验室研究抑制了肝星状细胞的增殖18。
4.维生素E:
肝硬化患者通常血液中维生素E水平较低;来自酒精性肝硬化患者的肝活检通常显示出比具有正常肝脏的个体更低的肝脏α-生育酚含量,并且比具有酒精性脂肪肝的个体或具有正常肝组织学的个体更低血液α-生育醇水平19,20。这些较低水平的维生素E与血液中血浆成分对氧化应激的易感性增加有关20,21。在原发性胆汁性肝硬化患者中,一位作者得出结论,不仅在明显缺乏维生素E的个体中,而且在满足某些额外标准的个体中都应该考虑补充维生素E,如血清总胆红素超过3mg/dL、血清甘氨酸(一种参与脂肪乳化的结晶胆汁酸)超过600mcg/dL,或血清碱性磷酸酶超过1000IU/L22。在一项纳入原发性胆汁性肝硬化女性的研究中,精神运动障碍患者的血清维生素E水平显著降低23。
肝硬化患者的氧化应激水平明显升高。在丙型肝炎相关的肝硬化患者中,维生素E使肝酶丙氨酸氨基转移酶(ALT)水平正常化;维生素E和木瓜发酵提取物分别提高了谷胱甘肽水平,而在肝硬化患者中,谷胱甘肽水平明显较低24。一项针对肝硬化和丙型肝炎感染史患者的研究表明,与未接受治疗的参与者相比,接受α-生育酚治疗的参与者在没有发生肝细胞癌的情况下存活时间更长,但差异无统计学意义25。一项针对80名潜在肝移植受者的研究表明,口服生育三烯酚可使MELD评分降低50%,而补充200mg α-生育酚仅降低20%。作者得出结论,需要进一步研究生育三烯酚对终末期肝病的影响26。
5.维生素C:
肝硬化患者在肝脏血管内表现出内皮功能障碍,这与维生素C循环水平较低有关。在一项针对肝硬化患者的非对照研究中,静脉注射3g维生素C降低了肝脏内氧化应激和静脉压的标志物27。维生素C减轻了大鼠实验诱导的胆汁淤积(胆汁流量减少)引起的肝脏脂肪和球蛋白(血液蛋白)的增加28,并减少了豚鼠酒精性肝纤维化模型中酒精诱导的小肠细菌过度生长29。
6.益生菌:
错误的肠道细菌种类在肝硬化的几种并发症中起作用;肠道中产生脲酶的细菌会增加氨的产生,从而导致肝性脑病,细菌在肠壁上的迁移与自发性细菌性腹膜炎和食道静脉曲张出血有关30。使用益生菌来解决这些并发症的结果喜忧参半。在一些研究中,肝硬化患者补充益生菌(包括乳酸杆菌、双歧杆菌、球菌和明串珠菌)与可发酵纤维益生元相结合,可降低血氨水平和产尿素酶的结肠细菌31,32。两项研究使用了略有不同的不含益生元的益生菌组合,但没有发现任何效果30,33。在一些研究中,Child-Pugh评分有降低的趋势(表明肝功能有所改善)32,34,门静脉压的结果喜忧参半35,36,自发性细菌性腹膜炎的发病率没有降低37。
7.益生元:
肝性脑病是肝硬化的一种并发症,目前治疗肝性脑病的药物是一种合成益生元—不可消化、可发酵的二糖乳果糖38,39。可发酵的天然纤维(β -葡聚糖、菊粉、果胶和抗性淀粉)32或低聚果糖31与益生菌的组合表明,轻度或轻度肝性脑病肝硬化患者的血氨水平降低。
8.锌:
在对223名肝硬化肝性脑病患者进行的4项口服补锌(醋酸锌、硫酸锌或Carnosate)随机对照试验的荟萃分析中,三项试验显示,与基线测量相比,认知功能有所改善40。在使用carnosate锌的第四项研究中,肝硬化患者在补充六个月后,血氨水平降低,生活质量评分提高,Child-Pugh评分(肝硬化严重程度的测量)降低。
9. S-腺苷甲硫氨酸(SAMe):
SAMe参与重要的护肝抗氧化剂谷胱甘肽的合成,谷胱甘肽在肝硬化患者中较低41,42。尽管SAMe已被研究为一种肝纤维化的创新治疗法43,但对文献的一项系统综述无法证实其对酒精性肝病的统计学显著益处,可能部分是由于研究质量不同44。
在SAMe的一项大型临床试验中42,与对照组患者相比,服用SAMe(1200mg/天,持续2年)的酒精性肝硬化患者的2年生存率无显著改善趋势。然而,当仅将轻度至中度疾病的患者纳入分析时,与对照组(71%)相比,SAMe组(88%)的存活率显著提高,肝移植进展显著减少。两组之间的生存率差异在1年后才变得明显。该试验中的许多受试者除了酒精性肝硬化外,还感染了乙型或丙型肝炎。虽然其他几项较小的研究显示,在酒精性肝硬化患者中,使用SAMe改善肝脏生化参数(如肝酶值)的结果令人鼓舞,但它们在提高患者生存率方面的结果喜忧参半,对脂肪变性、纤维化或炎症没有明显影响44-46。
10.磷脂酰胆碱:
大豆含有一种聚烯基磷脂酰胆碱(Polyenylphosphatidylcholine,PPC)的脂质混合物,已被证明有助于保护细胞膜的完整性,尤其是在肝脏中。酒精等毒物导致肝功能障碍的机制之一是在脂质过氧化过程中破坏肝细胞膜。PPC有助于防止肝细胞的脂质过氧化。在动物实验中,脂质混合物可以预防肝硬化,在重度饮酒的人类临床试验参与者中,它可以防止纤维化并改善肝功能测试47,48。
11.辅酶Q10:
辅酶Q10(CoQ10)是细胞膜中自由基的清除剂。一项研究发现,与健康对照组相比,肝硬化受试者的辅酶Q10水平低70%;作者推测,这可能是由于这种重要营养素的饮食摄入量低,或者是由于细胞中的合成减少49。NAFLD患者的辅酶Q10水平也有所下降50。辅酶Q10(10或30mg/kg)抑制了由肝脏毒素二甲基亚硝胺诱导的小鼠纤维化51。
12.姜黄素:
在动物模型中,姜黄素减轻了乙型肝炎和丙型肝炎感染、酒精性肝病、NAFLD、肝细胞癌、原发性胆汁性肝硬化和原发性硬化性胆管炎引起的肝损伤;所有以肝硬化为潜在终点的慢性肝病52。它还可能对动物肝脏中化学诱导的肝硬化具有保护作用53。在这些模型中,姜黄素抑制产生刺激纤维化的炎性细胞因子的代谢途径(如NF-κB信号传导)52。此外,实验室和动物研究表明,姜黄素可减少β-连环蛋白(β-catenin),这是一种促进肝星状细胞活化和纤维化的蛋白质54。
13.黄连素:
黄连素(或称小檗碱)是一种植物生物碱,主要研究其抑菌和杀菌特性55。在肝性脑病患者中,口服黄连素(600-800mg/天)可降低血液中酪胺的浓度,酪胺是肝性脑病中升高的一种间接神经递质,可导致其一些心血管和神经并发症56。在一项针对慢性乙型、丙型肝炎或肝硬化患者的小型试验中,黄连素(1000mg/天,为期3个月)降低了循环LDL、总胆固醇水平和肝酶57。
尽管黄连素已在人体临床试验中进行了研究,并被证明具有多种代谢益处,但在某些临床前研究的基础上,人们对长期使用黄连素表示担忧58,59。一些证据表明,长期使用黄连素,尤其是高剂量使用,可能会损害特定类型细胞中细胞代谢的特定方面。这项临床前研究的意义尚待长期人体临床试验确定,因此目前仅建议短期使用黄连素。
14.绿茶:
表没食子儿茶素-3-没食子酸盐(EGCG)是绿茶提取物中最有效和最丰富的儿茶素,通常占绿茶多酚含量的约40%。EGCG的抗炎、抗氧化和抗纤维化特性使其成为肝炎和肝纤维化的天然治疗候选药物60。在一项实验室研究中,EGCG抑制了HCV进入肝细胞61。
对肝星状细胞(肝纤维化发展的关键)的一项实验表明,EGCG可以调节这些细胞的生长和结构,因此EGCG可能成为肝纤维化的治疗剂62。在以肝脏炎症和纤维化为特征并与癌症相关的NASH大鼠模型中,口服EGCG(自来水中0.1%)可预防肝纤维化和肿瘤发生63。在化学诱导的肝损伤和纤维化的小鼠模型中,EGCG能够减轻肝纤维化的进展,这可能是因为它能够减少氧化应激和炎症反应64。
更多可点击其个性化的综合干预方案如下:
- 肝硬化防控要略(延缓进展)
- 肝硬化防控要略(维持肝功能)
- 肝硬化防控要略(防内出血)
- 肝硬化防控要略(抗肝脑病)
- 肝硬化防控(30-40岁)
- 肝硬化防控(41-50岁)
- 肝硬化防控(51-60岁)
- 肝硬化防控(61-70岁)
- 肝硬化防控(71岁以上)
以及参阅本网如下专文的相关内容:
医疗干预
一般治疗包括如下:
建议服药:
- 治疗肝炎和并发症
- 减少消化系统中废物和毒素的吸收
- 减少血管破裂的风险
- 抗感染
- 排出多余的液体
自我护理
自我护理与注意事项:
- 绝对禁止饮酒,不抽烟。
- 未经医生同意,不得随意服用药物。
- 均衡饮食,选择各种水果和蔬菜,以及瘦肉蛋白,豆类和家禽。
- 如果肝病进展快,可能需要限制蛋白摄入,因为受损的肝脏将无法承受过多蛋白。
- 限制摄入盐分,以免引起水潴留。
- 根据医生建议,补充维生素矿物质。
- 抬高脚和腿位置,以减少肿胀。
- 由于感染风险增加,请采取以下步骤:
- 注射疫苗,防止流感、肺炎和肝炎。
- 不吃生海鲜。
- 避免接触传染病的人,如流感或感冒。
- 勤洗手、保持卫生。
预防
有助于防止肝硬化的措施包括如下:- 接种肝炎疫苗。
- 适度饮酒,或不饮酒
- 安全性行为,防止乙肝、丙肝传染。
- 保持健康的体重。
- 服用可能损害肝脏的药物时,请遵守医生关于血液检查的建议。
参考文献:
1. Vargas-Mendoza N et al. Hepatoprotective effect of silymarin. World J Hepatol. 2014;6(3):144-9.
2. Polyak SJ et al. Hepatoprotective and antiviral functions of silymarin components in hepatitis C virus infection. Hepatology (Baltimore, Md.). Mar 2013;57(3):1262-1271.
3. Jia JD et al. Antifibrotic effect of silymarin in rat secondary biliary fibrosis is mediated by downregulation of procollagen alpha1(I) and TIMP-1. J Hepatol. 2001;35(3):392-8.
4. Hawke RL et al. Silymarin ascending multiple oral dosing phase I study in noncirrhotic patients with chronic hepatitis C. J Clin Pharmacol. 2010;50(4):434–49
5. Habib-ur-Rehman M et al. Effect of silymarin on serum levels of ALT and GGT in ethanol induced hepatotoxicity in albino rats. Journal of Ayub Medical College, Abbottabad : JAMC. Oct-Dec 2009;21(4):73-75.
6. Ferenci P et al. Randomized controlled trial of silymarin treatment in patients with cirrhosis of the liver. J Hepatol. 1989;9(1):105–13
7. Loguercio C et al. Silybin combined with phosphatidylcholine and vitamin E in patients with nonalcoholic fatty liver disease: a randomized controlled trial. Free Radic Biol Med. 2012;52(9):1658–65
8. Parés A et al. Effects of silymarin in alcoholic patients with cirrhosis of the liver: results of a controlled, double-blind, randomized and multicenter trial. J Hepatol. 1998;28(4):615–21
9. Lucena MI et al. Effects of silymarin MZ-80 on oxidative stress in patients with alcoholic cirrhosis. Results of a randomized, double-blind, placebo-controlled clinical study. Int J Clin Pharmacol Ther. 2002;40(1):2–8
10. Dam G et al. Branched-chain amino acids and muscle ammonia detoxification in cirrhosis. Metab Brain Dis. 2013;28(2):217–20
11. Amodio P et al. The nutritional management of hepatic encephalopathy in patients with cirrhosis: International Society for Hepatic Encephalopathy and Nitrogen Metabolism Consensus. Hepatology. 2013;58:325–36.
12. Gluud LL et al. Oral branched-chain amino acids have a beneficial effect on manifestations of hepatic encephalopathy in a systematic review with meta-analyses of randomized controlled trials. Journal of Nutrition. 2013;143(8):1263–8
13. Crawford BA et al. Vitamin D replacement for cirrhosis-related bone disease. Nature clinical practice. Gastroenterology & hepatology. Dec 2006;3(12):689-699.
14. Trepo E et al. Marked 25-hydroxyvitamin D deficiency is associated with poor prognosis in patients with alcoholic liver disease. Journal of hepatology. Aug 2013;59(2):344-350.
15. Putz-Bankuti C et al. Association of 25-hydroxyvitamin D levels with liver dysfunction and mortality in chronic liver disease. Liver international. May 2012;32(5):845-851.
16. Anty R et al. Low Levels of 25-Hydroxy Vitamin D are Independently Associated with the Risk of Bacterial Infection in Cirrhotic Patients. Clinical and translational gastroenterology. 2014;5:e56.
17. Stokes CS et al. Vitamin D deficiency is associated with mortality in patients with advanced liver cirrhosis. European journal of clinical investigation. Nov 15 2013.
18. Neeman R et al. Vitamin D and S-Farnesylthiosalicylic Acid Have a Synergistic Effect on Hepatic Stellate Cells Proliferation. Digestive diseases and sciences. Jun 2014,59(10):2462-2469
19. Bell H et al. Reduced concentration of hepatic alpha-tocopherol in patients with alcoholic liver cirrhosis. Alcohol and alcoholism (Oxford, Oxfordshire). Jan 1992;27(1):39-46.
20. Lu XL et al. [Plasma levels of ascorbic acid and vitamin E in patients with liver cirrhosis]. Medical sciences. Dec 2003;32(6):533-535.
21. Ferre N et al. Impaired vitamin E status in patients with parenchymal liver cirrhosis: relationships with lipoprotein compositional alterations, nutritional factors, and oxidative susceptibility of plasma. Metabolism: clinical and experimental. May 2002;51(5):609-615.
22. Sokol RJ et al. Intestinal malabsorption of vitamin E in primary biliary cirrhosis. Gastroenterology. Feb 1989;96(2 Pt 1):479-486.
23. Arria AM et al. Vitamin E deficiency and psychomotor dysfunction in adults with primary biliary cirrhosis. The American journal of clinical nutrition. Aug 1990;52(2):383-390.
24. Marotta F et al. Oxidative-inflammatory damage in cirrhosis: effect of vitamin E and a fermented papaya preparation. Journal of gastroenterology and hepatology. May 2007;22(5):697-703.
25. Takagi H et al. Pilot clinical trial of the use of alpha-tocopherol for the prevention of hepatocellular carcinoma in patients with liver cirrhosis. International journal for vitamin and nutrition research. Internationale Zeitschrift fur Vitamin. Nov 2003;73(6):411-415.
26. Patel V et al. Oral tocotrienols are transported to human tissues and delay the progression of the model for end-stage liver disease score in patients. The Journal of nutrition. Mar 2012;142(3):513-519.
27. Hernández-Guerra M et al. Ascorbic acid improves the intrahepatic endothelial dysfunction of patients with cirrhosis and portal hypertension. Hepatology. 2006;43(3):485–91
28. Matos CR et al. Ascorbic acid supplementation has a cytoprotective effect on secondary biliary cirrhosis: experimental study in young rats. J Pediatr (Rio J). 2008;84(6)
29. Abhilash PA et al. Ascorbic acid suppresses endotoxemia and NF-κB signaling cascade in alcoholic liver fibrosis in guinea pigs: a mechanistic approach. Toxicol. Appl. Pharmacol. 2014;274(2):215–24
30. Pereg D et al. Probiotics for patients with compensated liver cirrhosis: a double-blind placebo-controlled study. Nutrition. 2011;27(2):177–81
31. Malaguarnera M et al. Bifidobacterium combined with fructo-oligosaccharide versus lactulose in the treatment of patients with hepatic encephalopathy. Eur J Gastroenterol Hepatol. 2010;22(2):199–206
32. Liu Q et al. Synbiotic modulation of gut flora: effect on minimal hepatic encephalopathy in patients with cirrhosis. Hepatology. 2004;39(5):1441–9
33. Saji S et al. A randomized double blind placebo controlled trial of probiotics in minimal hepatic encephalopathy. Trop Gastroenterol. 2011;32(2):128–32
34. Lata J et al. The effect of probiotics on gut flora, level of endotoxin and Child-Pugh score in cirrhotic patients: results of a double-blind randomized study. Eur J Gastroenterol Hepatol. 2007;19(12):1111–3
35. Gupta N et al. Effects of the adjunctive probiotic VSL#3 on portal haemodynamics in patients with cirrhosis and large varices: a randomized trial. Liver Int. 2013;33(8):1148–57
36. Tandon P et al. Effects of probiotic therapy on portal pressure in patients with cirrhosis: a pilot study. Liver Int. 2009;29(7):1110–5
37. Pande C et al. Addition of probiotics to norfloxacin does not improve efficacy in the prevention of spontaneous bacterial peritonitis: a double-blind placebo-controlled randomized-controlled trial. Eur J Gastroenterol Hepatol. 2012;24(7):831–9
38. Wang H et al. Enzymatic production of lactulose and 1-lactulose: current state and perspectives. Applied microbiology and biotechnology. Jul 2013;97(14):6167-6180.
39. Amodio P et al. The nutritional management of hepatic encephalopathy in patients with cirrhosis: International Society for Hepatic Encephalopathy and Nitrogen Metabolism Consensus. Hepatology. 2013;58:325–36.
40. Chavez-Tapia NC et al. A systematic review and meta-analysis of the use of oral zinc in the treatment of hepatic encephalopathy. Nutr J. 2013;12:74
41. Bianchi G et al. Glutathione kinetics in normal man and in patients with liver cirrhosis. Journal of hepatology. Mar 1997;26(3):606-613.
42. Mato JM et al. S-adenosylmethionine in alcoholic liver cirrhosis: a randomized, placebo-controlled, double-blind, multicenter clinical trial. J Hepatol. 1999;30(6):1081–9
43. Czaja AJ. Hepatic inflammation and progressive liver fibrosis in chronic liver disease. World J Gastroenterol. 2014;20(10):2515–32
44. Rambaldi A et al. S-adenosyl-L-methionine for alcoholic liver diseases. Cochrane Database Syst Rev. 2006;(2):CD002235
45. Medici V et al. S-adenosyl-L-methionine treatment for alcoholic liver disease: a double-blinded, randomized, placebo-controlled trial. Alcohol. Clin. Exp. Res. 2011;35(11):1960–5
46. Le MD et al. Alcoholic liver disease patients treated with S-adenosyl-L-methionine: an in-depth look at liver morphologic data comparing pre and post treatment liver biopsies. Exp. Mol. Pathol. 2013;95(2):187–91
47. Lieber CS. New concepts of the pathogenesis of alcoholic liver disease lead to novel treatments. Current gastroenterology reports. Feb 2004;6(1):60-65.
48. Lieber CS et al. II. Veterans Affairs Cooperative Study of polyenylphosphatidylcholine in alcoholic liver disease. Alcoholism, clinical and experimental research. Nov 2003;27(11):1765-1772.
49. Bianchi G et al. Reduced ubiquinone plasma levels in patients with liver cirrhosis and in chronic alcoholics. Liver. 1994;14(3):138–40
50. Yesilova Z et al. Systemic markers of lipid peroxidation and antioxidants in patients with nonalcoholic Fatty liver disease. Am J Gastroenterol. 2005;100(4):850–5
51. Choi H-K et al. Inhibition of liver fibrosis by solubilized coenzyme Q10: Role of Nrf2 activation in inhibiting transforming growth factor-beta1 expression. Toxicol. Appl. Pharmacol. 2009;240(3):377–84
52. Nabavi SF et al. Curcumin and Liver Disease: from Chemistry to Medicine. Comprehensive Reviews in Food Science and Food Safety. 2013;13(1):62–77
53. Ali SO et al. Modulatory effects of curcumin, silybin-phytosome and alpha-R-lipoic acid against thioacetamide-induced liver cirrhosis in rats. Chem Biol Interact. 2014;216C:26–33
54. Cui L et al. Curcumin affects β-catenin pathway in hepatic stellate cell in vitro and in vivo. J Pharm Pharmacol. 2014 Nov;66(11):1615-22.
55. Sun D et al. Berberine sulfate blocks adherence of Streptococcus pyogenes to epithelial cells, fibronectin, and hexadecane. Antimicrobial agents and chemotherapy. Sep 1988;32(9):1370-1374.
56. Watanabe A et al. Berberine therapy of hypertyraminemia in patients with liver cirrhosis. Acta Med. Okayama. 1982;36(4):277–81
57. Zhao W et al. Reduction of blood lipid by berberine in hyperlipidemic patients with chronic hepatitis or liver cirrhosis. Biomed Pharmacother. 2008;62(10):730–1
58. Kysenius K et al. Mitochondria and NMDA receptor-dependent toxicity of berberine sensitizes neurons to glutamate and rotenone injury. PloS one. 2014;9(9):e107129.
59. Mikes V et al. Interaction of fluorescent berberine alkyl derivatives with respiratory chain of rat liver mitochondria. Journal of bioenergetics and biomembranes. 1985;17(1):23-32.
60. Halegoua-De Marzio D et al. Limited sampling estimates of epigallocatechin gallate exposures in cirrhotic and noncirrhotic patients with hepatitis C after single oral doses of green tea extract. Clinical therapeutics. Dec 2012;34(12):2279-2285.e2271.
61. Ciesek S et al. The green tea polyphenol, epigallocatechin-3-gallate, inhibits hepatitis C virus entry. Hepatology (Baltimore, Md.). Dec 2011;54(6):1947-1955.
62. Higashi N et al. Epigallocatechin-3-gallate, a green-tea polyphenol, suppresses Rho signaling in TWNT-4 human hepatic stellate cells. The Journal of laboratory and clinical medicine. Jun 2005;145(6):316-322.
63. Kochi T et al. Non-alcoholic steatohepatitis and preneoplastic lesions develop in the liver of obese and hypertensive rats: suppressing effects of EGCG on the development of liver lesions. Cancer letters. Jan 1 2014;342(1):60-69.
64. Tipoe GL et al. Epigallocatechin-3-gallate (EGCG) reduces liver inflammation, oxidative stress and fibrosis in carbon tetrachloride (CCl4)-induced liver injury in mice. Toxicology. Jun 29 2010;273(1-3):45-52.
参考来源:
美国梅奥诊所
www.mayoclinic.org
美国胃肠病协会
http://www.gastro.org
美国肝脏基金会
http://www.liverfoundation.org
加拿大肝脏基金会
http://www.liver.ca
加拿大卫生部
http://www.hc-sc.gc.ca
免责声明和安全信息
- 本信息(包括任何附带资料)不是为了取代医生或有关合格从业人士的建议或忠告。
- 任何人如果想要对本文涉及的药物、饮食、运动或其他生活方式的使用、或改变调整,以预防或治疗某一特定健康状况或疾病,应首先咨询医生或有关合格从业人士,并获得他/她们的许可。妊娠和哺乳妇女在使用本网站任何内容前,尤其应征求医生的意见。
- 除非另有说明,本网站所述内容仅适用于成人。
- 本网站所推荐的任何产品,消费者应该以实际的产品标签内容为准,尤其应关注重要的安全信息以及产品最新信息,包括剂量、使用方法和禁忌症等。
- 由于循证医学研究、文献及有关产品处于不断的变化中,本网站工作人员将尽力更新。
- 本网站不能保证所载文章内容、综合干预方案以及相关成分或产品述及的健康益处,也不承担任何责任。

